آزمون های حامل برای نقایص ایمنی وابسته به X
روشهای شناسایی حاملین:
- شناسایی مستقیم جهشهای ژنهای مسئول بیماری
- مطالعه الگوی غیر فعال شدن غیر تصادفی کروموزوم X و با کمک مارکرهای پیوسته نزدیک DNA
آزمون حامل در SCID وابسته به X با بررسی الگوی غیرفعال شدن X در لنفوسیتهای T
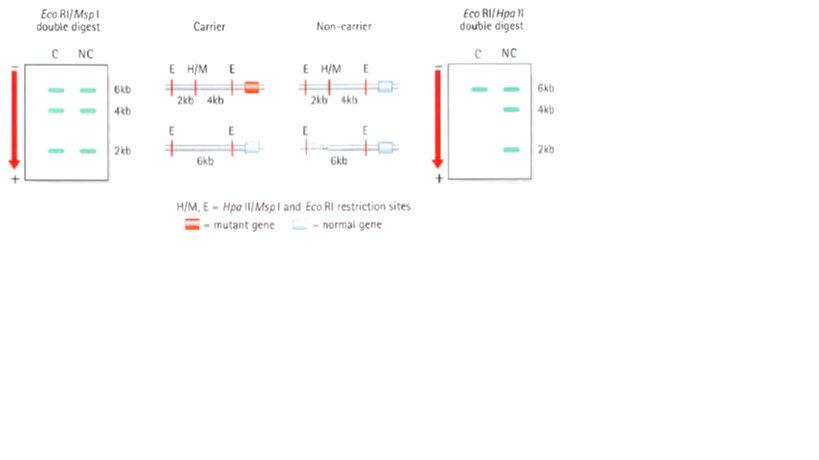
- افراد حامل (c) غیرحامل (nc) در هر دو برای جایگاه محدودکننده پلیمورفیسم آنزیمهای Hpa II/Msp I هتروزیگوس هستند (شکل).
- Hpa II و Msp I، ردیف نوکلئوتیدی یکسانی را شناسایی میکنند.
- Hpa II، دو رشتهای غیر متیله DNA (کروموزوم فعال) را برش میدهد.
- هضمهای دوتایی توسط آنزیمهای EcoR I/Msp I، منجر به ایجاد قطعات kb2، kb4 و kb6 در زنان حامل و غیرحامل میشود.هضمهای دوتایی توسط آنزیمهای EcoR I/Hpa II، منجر به ایجاد قطعه منفرد kb6 در زنان حامل و قطعات kb2، kb4 و kb6 در زنان غیرحامل میشود
- هضمهای دوتایی توسط آنزیمهای EcoR I/Msp I، منجر به ایجاد قطعات kb2، kb4 و kb6 در زنان حامل و غیرحامل میشود.
ژنتیک پیوند
- سیستم HLA بسیار پلیمورفیک است و شناسایی آن از طریق تکنیک مولکولی PCR انجام میشود.
- به دلیل پیوستگی نزدیک لوکوس های HLA به طور دسته جمعی یعنی هاپلوتیپ (Haplotype) به ارث می رسند.
- بجز پیوندهای مغز استخوان و قرنیه، موفقیت پیوند اندام یا بافت به میزان تشابه آنتی ژنی بین دهنده و گیرنده بستگی دارد. هر چه تشابه بیشتر احتمال رخداد پیوند با موفقیت بیشتر است.
- تنها بین دو قلوهای MZ و DZ که جریان خونی آنها قبل از تولد با هم مخلوط شده است رد جور پیوند رخ نمی دهد.
- هر فرد با احتمال ۲۵% دارای Ag های HLA یکسان با خواهر- برادرش (هم پدمار) می باشد.
- هم پدمارها نسبت به هر یک از والدین خود، دارای شباهت آنتی ژنی بیشتری با یکدیگر برای یک گیرنده ویژه هستند.
- برای یک فرد، والدین دارای احتمال بیشتری برای شباهت آنتی ژن نسبت به یک فرد غیر خویشاوندند.
- در ناحیه HLA کراسینگ اور رخ میدهد اما آلل های معینی بیشتر از حد انتظار تمایل به عدم تعادل پیوستگی دارند مانند همراهی HLA های A1 و B8 در جمعیتهایی با منشاء اروپای غربی.
آنتی ژنH-Y
در برخی گونه های جانوری:
- پیوندهای بافتی از نرها به ماده های متعلق به دودمان های درون زاد همان سویه رد میشوند.
- این ناسازگاری، ناشی از آنتی ژن H-Y است.
- آنتی ژن H-Y در پیوندهای انسانی نقش اندکی دارد و این آنتی ژن با حضور یا فقدان بافت بیضه همبستگی ندارد.پلیمورفیسم های HLA و همراهی های آن با بیماری
- داشتن یک آنتی ژن HLA خاص، به مفهوم آن است که فرد در مقایسه با جمعیت عمومی، خطر نسبی بیشتری را برای مبتلا شدن دارا است (جدول).
- در یک خانواده، میزان خطر برای بستگان درجه اول مبتلایان پائین و در حدود ۵% است.
جدول. برخی بیماریهای وابسته به HLA بیماری HLA آنکیلوزینگ اِسپوندیلیت B27 بیماری سلیاک DR4 نقص ۲۱-هیدروکسیلاز (CAH) A3/Bw4/DR7 هموکروماتوز A3 دیابت ملیتوس نوع ۱ DR3/4 میاستنی گراویس B8 نارکولپسی (حمله خواب) DR2 روماتوئیدآرتریت DR4 لوپوس اریتروماتوز سیستمیک DR2/DR3 تیروتوکسیکوز (بیماری گرِیو) DR3
مطالب مرتبط:
کارشناسی ارشد ژنتیک انسانی در یک نگاه، تعریف، رشته های مجاز، دروس و ضرایب، منابع، زمان آزمون ۹۷-۹۶
منابع مطالعاتی کنکور کارشناسی ارشد ژنتیک انسانی
کلاس های آمادگی کنکور کارشناسی ارشد ژنتیک انسانی
در پایان به دانشجویانی که تمایل دارند از مباحثی که از ژنتیک پزشکی ایمری در کانال ژنتیک پزشکی متعلق به همین سایت تدریس می شود استفاده کنند پیشنهاد می گردد از طریق این لینک به کانال ژنتیک پزشکی بپیوندند.