تشخیص پیش از تولد در ناهنجاریهای کروموزومی جنین
زنان باردار در هر سنی باید پیش از هفته ۲۰ بارداری توسط آزمونهای تشخیصی تهاجمی و غربالگری برای ناهنجاریهای کروموزومی تحت بررسی قرار گیرند. پیشرفتهای جدید در روشهای غربالگری، تعداد گزینههای موجود برای بیماران را افزایش داده است. گزینههای تشخیص پیش از تولد عبارتاند از نمونهگیری از پرزهای کوریونی در سه ماهه اول و آمنیوسنتز در سه ماهه دوم. گزینههای تشخیص پیش از تولد در سه ماهه نخست شامل آزمون شفافیت پشت گردن (nuchal translucency) همراه با اندازهگیری پروتئین A مرتبط با بارداری و گنادوتروپین کوریونی انسان هستند. آزمون شفافیت پشت گردن به تنهایی، به اندازه مجموع گزینههای قبلی اثربخش نیست. گزینههای غربالگری در سه ماهه دوم شامل غربالگری سرمی با استفاده از غربالگری سهگانه یا چهارگانه و سونوگرافی هستند. همچنین ممکن است بیماران ترکیبی از آزمونهای غربالگری سه ماهه اول و دوم را با یک روش متمرکز توالی گام به گام یا توالی مشروط برگزینند. این گزینهها عبارتاند از تجزیه و تحلیل پروتئین A پلاسمایی مرتبط با بارداری با یا بدون آزمون شفافیت پشت گردن همراه با غربالگری چهارگانه. یک آزمون منسجم همراه با آزمون شفافیت پشت گردن اثربخشترین روش برای زنانی است که در سه ماهه اول مراجعه میکنند. اگر آزمون شفافیت پشت گردن موجود نباشد، آزمون تکمیلی سرم مادری، بیخطرترین و موثرترین آزمون است. در مورد زنانی که تا سه ماهه دوم مراجعه نمیکنند غربالگری چهارگانه توصیه میشود. مشاوره جامع باید برای همه زنان باردار فراهم باشد. استفاده از آزمونهای غربالگری اختصاصی به در دسترس بودن این آزمونها و ترجیح بیمار بستگی خواهد داشت.
غربالگری برای ناهنجاریهای کروموزومی جنینی، یک سنجش ضروری از مراقبتهای قبل از تولد محسوب میشود. از قدیم، سن مادر عامل تعیین کننده خطر به شمار میرفت. به دلیل میزان از دست رفتن جنین در اثر روشهای تشخیص پیش از تولد ، مشاوره ژنتیک و آمنیوسنتز برای زنانی که در هنگام زایمان سن بالای ۳۵ سال داشتند توصیه میشد. با این حال تنها ۲۰ شیرخوارانی که مبتلا به سندرم داون (تریزومی ۲۱) هستند از زنانی متولد شدهاند که سن بالای ۳۵ سال دارند. با ابداع آزمون آلفا فیتوپروتئین (AFP) سرم مادر در اواسط دهه ۱۹۸۰، برای زنانی با سن زیر ۳۵ سال گزینهای جهت تشخیص پیش از تولد فراهم شد. طی دو دهه گذشته، آزمونهای دیگری سبب افزایش میزان کشف ناهنجاریهای کروموزومی و در عین حال حفظ میزان مثبت کاذب پایین شدهاند. این مساله برای زنان باردار در همه گروههای سنی فرصت انجام غربالگری یا آزمونهای تشخیص پیش از تولد تهاجمی قبل از هفته ۲۰ حاملگی را فراهم میکند. جدول ۱ خلاصهای از اصطلاحات مرتبط با غربالگری جنینی را ارایه میکند.
آزمونهای تشخیصی تهاجمی
نمونهگیری از پرزهای کوریونی
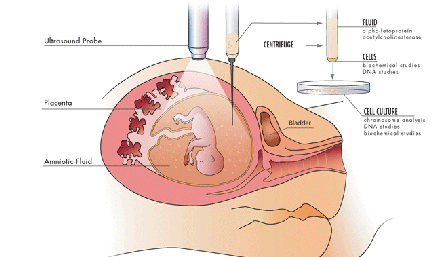
نمونهگیری از پرزهای کوریونی(CVS) جهت تشخیص پیش از تولد بین هفتههای ۱۳-۱۰ بارداری انجام میشود. این آزمون امکان نمونهبرداری از بافت جفت را فراهم میسازد. برای CVS دو رویکرد وجود دارد: از راه شکم و از راه سرویکس. CVS از راه سرویکس با بروز بیشتر از دست رفتن خود به خود بارداری همراه است، اما در صورتی که جفت خلفی باشد یا روده مانع از انجام رویکرد از راه شکمی شود، روش انتخابی به شمار میرود. مزیت اصلی CVS تجزیه و تحلیل قطعی و زودهنگام کروموزومی است. با این حال، روش مذکور یک آزمون تهاجمی است که خطر از دست رفتن بارداری در آن ۶/۴-۶/۰ متغیر است.
نمونهگیری از پرزهای کوریونی یک منحنی یادگیری وابسته به کاربر (operator – dependent) دارد و ممکن است در همه جوامع فراهم نباشد. در یک مطالعه میزان از دست رفتن بارداری ناشی از CVS، ۸/۰ بیش از آمنیوسنتز و میزان تشخیص سیتوژنتیک CVS،۸/۹۷ گزارش شده است. اگرچه نگرانیهایی در مورد این موضوع وجود دارد که CVS منجر به نقایص مربوط به کوتاهی اندام میشود، دادههای کنونی حاکی از آن است که در صورت انجام این آزمون بین هفتههای ۱۳-۱۰ بارداری ، تفاوت معنیداری نسبت به بروز این عوارض در جمعیت عادی (یعنی ۶ مورد در ۱۰۰۰۰) وجود ندارد. انجام CVS قبل از هفته ۱۰ بارداری ، خطر کوتاهی اندام را ۲-۱ افزایش میدهد.
| توصیههای کلیدی برای طبابت | ||
| توصیههای بالینی | رتبهبندی شواهد | توضیحات |
| زنان باردار، صرفنظر از سن باید آزمونهای تشخیصی تهاجمی و غربالگری انجام دهند. | B | شواهد محدود یا متناقض |
| آزمون ترکیبی برای غربالگری سه ماهه اول توصیه میشود. | A | راهکارهای طبابت مبتنی بر شواهد |
| غربالگری چهارگانه برای غربالگری در سه ماهه دوم توصیه میشود. | A | راهکارهای طبابت مبتنی بر شواهد |
| زنانی که تنها افزایش ضخامت پشت گردن جنین یا تنها افزایش AFP سرم مادری دارند (با سونوگرافی طبیعی و کاریوتیپ طبیعی) باید به دقت پیگیری شوند، زیرا خطر پیامدهای ضعیف بارداری در آنها افزایش نشان میدهد. | B | شواهد محدود یا متناقض |
| غربالگری ترکیبی سه ماهه اول و دوم با میزان شناسایی بالاتر و در عین حال میزان مثبت کاذب پایینی همراه است. | B | شواهد محدود یا متناقض |
| در همه زنانی که افزایش خطر با غربالگری سرمی معین میشود، مشاوره ژنتیک، نمونهگیری از پرزهای کوریونی یا آمنیوسنتز باید انجام شود. | A | راهکارهای طبابت مبتنی بر شواهد |
| زنانی که غربالگری صرفا سه ماهه اول را پیگیری میکنند باید در سه ماهه دوم تحت بررسی از نظر AFP سرم مادر قرار گیرند تا از نظر نقایص لوله عصبی بررسی شوند. | A | راهکارهای طبابت مبتنی بر شواهد |
| آزمون شفافیت پشت گردن و غربالگری سرم را میتوان در بارداریهای چند قلو انجام داد، اما حساسیت این آزمونها کمتر از غربالگری سه ماهه اول در بارداری تک قلو است. | B | شواهد محدود یا متناقض |
| A: شواهد بیمارمحور قطعی با کیفیت مطلوب؛ B: شواهد بیمارمحور غیرقطعی یا با کیفیت محدود؛ C: اجماع، شواهد بیماریمحور، طبابت رایج، عقیده صاحبنظران یا مجموعه موارد بالینی. AFP= آلفافیتوپروتئین | ||
آمنیوسنتز
آمینوسنتز به منظور تشخیص ژنتیکی نوعا بین هفتههای ۱۸-۱۶ بارداری انجام میشود، یعنی زمانی که برای انجام این آزمون بیخطرترین موقع است. با این حال آزمون مذکور را میتوان از هفته ۱۴ تا ۲۰ بارداری انجام داد. طی آمنیوسنتز، یک سوزن با هدایت سونوگرافی وارد ساک آمنیوتیک میشود و مایع آمنیوتیک آسپیره میگردد. میزان از دست رفتن جنین مرتبط با آمنیوسنتز غالبا ۱ گزارش می شود، اگرچه میزان بروز این عارضه تا حد ۱ مورد در ۳۷۰ پایین گزارش شده است. عوارض این روش شایع نیست ولی میتواند شامل لکهبینی واژینال، نشت مایع آمنیوتیک، کوریوآمنیونیت، عدم امکان رشد سلولهای جنینی در محیط کشت، آسیب جنینی ناشی از سوزن و از دست رفتن جنین باشد.
غربالگری سه ماهه اول
شفافیت پشت گردن
شفافیت پشت گردن به شفافیت صوتی(sonolucency) خلف گردن جنین در سونوگرافی اشاره دارد. این اندازهگیری وابسته به سن بارداری است؛ به طور میانگین این اندازه هر هفته ۲۰-۱۵ افزایش مییابد. اندازهگیری شفافیت پشت گردن به گواهینامه و آموزش تخصصی جهت فراگیری تکنیک استاندارد شده نیازمند است. در اختیار داشتن راهکارهای اختصاصی اندازهگیری، کمک میکند تا میزان شناسایی سندرم داون در حد قابل قبول بماند. تنها با استفاده از آزمون شفافیت پشت گردن، میزان شناسایی سندرم داون تقریبا ۷۱-۷۰ با میزان مثبت کاذب ۵-۵/۳ است. افزایش شفافیت پشت گردنی بیش از ۵/۳ میلیمتر با نقایص قلبی مادرزادی عمده، نقایص عروق بزرگ، بدشکلیهای جنینی، دیسپلازیها، مالفورماسیونها، از هم گسیختگیها و سندرمهای ژنتیک همراه است. شفافیت غیرطبیعی پشت گردن میتواند تشخیص زودتر نقایص مادرزادی قلبی را در پی داشته باشد. با این حال اگر احتمال آنوپلوییدی رد و سونوگرافی هدفمند در هفتههای ۲۲-۲۰ بارداری طبیعی باشد، خطر پیامدهای ناخواسته افزایش معنیداری نخواهد یافت.
غربالگری ترکیبی
آزمون شفافیت پشت گردنی را باید طی سه ماهه اول با اندازهگیری پروتئین A پلاسمایی مرتبط با بارداری (PAPP-A) و گنادوتروپین کوریونی انسانی (hCG) تلفیق نمود تا میزان شناسایی سندرم داون به ۸۹-۷/۷۸ و میزان مثبت کاذب آن به ۵ برسد. سطوح پایین هر دو نشانگر مذکور با پیامدهای ناخواسته بارداری نظیر سقط خودبهخودی قبل از این که جنین قادر به ادامه حیات باشد، پرفشاری خون ناشی از بارداری، پره اکلامپسی، پارگی زودهنگام پیش از موعد غشاها، پارگی جفت، تولد پیش از موعد، وزن کم هنگام تولد و مردهزایی ارتباط دارد.
| جدول۱٫ خلاصه اصطلاحات | |
| اصطلاح | تعریف |
| غربالگری ترکیبی | ترکیب آزمون شفافیت پشت گردن، اندازهگیری سرمی PAPP-A و hCG تام یا آزاد و سن مادر |
| غربالگری مشروط | شفافیت پشت گردن، اندازهگیری hCG و PAPP-A جهت تعیین خطر مورد استفاده قرار میگیرند، در زنانی که خطر سندرم داون در آنها پایین است هیچ آزمون اضافهای توصیه نمیشود؛ جهت ارزیابی خطر نقایص لوله عصبی باید AFP سرم مادر در سه ماهه دوم اندازهگیری شود. |
| hCG | هورمون ساخته شده توسط بخش جنینی جفت؛ افزایش سطوح آن با افزایش خطر سندرم داون مرتبط است. |
| اینهیبین A | هورمونی که توسط جفت ساخته میشود؛ سطوح بالای آن با افزایش خطر سندرم داون مرتبط است. |
| غربالگری منسجم | آزمون شفافیت پشت گردن و اندازهگیری hCG و PAPP-A با غربالگری چهارگانه توام میشوند تا یک نتیجه خطر واحد حاصل شود. |
| AFP سرم مادر | پروتئین پلاسمایی که در خون مادر یافت میشود و توسط کبد جنین تولید میشود؛ سطوح بالای آن با نقایص بازماندن لوله عصبی، سن جنینی بیش از حد انتظار (یعنی اشتباه در تخمین سن بارداری) یا بارداریهای چند قلو در ارتباط است؛ سطوح پایین با سندرم داون مرتبط است. |
| شفافیت پشت گردن | ضخامت مایع زیر پوست گردن جنین که با سونوگرافی اندازهگیری میشود. |
| PAPP-A | پروتئین متصل شونده به روی که مانند یک آنزیم عمل میکند؛ سطوح پایین آن با افزایش خطر سندرم داون همراه است. |
| غربالگری متوالی گام به گام | آزمون شفافیت پشت گردن و اندازهگیری PAPP-A و hCG جهت تعیین خطر مورد استفاده قرار میگیرند؛ اگر فرد در معرض خطر بالایی باشد مستقیما باید به سراغ آزمونهای تهاجمی رفت، اگر خطر زیاد نباشد محاسبه دیگری با افزودن غربالگری چهارگانه تعیین خطر دیگری را فراهم میآورد. |
| استریول غیرکونژوگه | پروتئینی که توسط جفت و کبد جنین تولید میشود؛ سطوح پایین آن با سندرم داون مرتبط است. |
| AFP= آلفافیتوپروتئین؛ hCG= گنادوتروپین کوریونی انسان؛ PAPP-A = پروتئین پلاسمایی A مرتبط با بارداری | |
آمنیوسنتز
آمینوسنتز به منظور تشخیص پیش از تولد ژنتیکی نوعا بین هفتههای ۱۸-۱۶ بارداری انجام میشود، یعنی زمانی که برای انجام این آزمون بیخطرترین موقع است. با این حال آزمون مذکور را میتوان از هفته ۱۴ تا ۲۰ بارداری انجام داد. طی آمنیوسنتز، یک سوزن با هدایت سونوگرافی وارد ساک آمنیوتیک میشود و مایع آمنیوتیک آسپیره میگردد. میزان از دست رفتن جنین مرتبط با آمنیوسنتز غالبا ۱ گزارش می شود، اگرچه میزان بروز این عارضه تا حد ۱ مورد در ۳۷۰ پایین گزارش شده است. عوارض این روش شایع نیست ولی میتواند شامل لکهبینی واژینال، نشت مایع آمنیوتیک، کوریوآمنیونیت، عدم امکان رشد سلولهای جنینی در محیط کشت، آسیب جنینی ناشی از سوزن و از دست رفتن جنین باشد.
| جدول۱٫ خلاصه اصطلاحات | |
| اصطلاح | تعریف |
| غربالگری ترکیبی | ترکیب آزمون شفافیت پشت گردن، اندازهگیری سرمی PAPP-A و hCG تام یا آزاد و سن مادر |
| غربالگری مشروط | شفافیت پشت گردن، اندازهگیری hCG و PAPP-A جهت تعیین خطر مورد استفاده قرار میگیرند، در زنانی که خطر سندرم داون در آنها پایین است هیچ آزمون اضافهای توصیه نمیشود؛ جهت ارزیابی خطر نقایص لوله عصبی باید AFP سرم مادر در سه ماهه دوم اندازهگیری شود. |
| hCG | هورمون ساخته شده توسط بخش جنینی جفت؛ افزایش سطوح آن با افزایش خطر سندرم داون مرتبط است. |
| اینهیبین A | هورمونی که توسط جفت ساخته میشود؛ سطوح بالای آن با افزایش خطر سندرم داون مرتبط است. |
| غربالگری منسجم | آزمون شفافیت پشت گردن و اندازهگیری hCG و PAPP-A با غربالگری چهارگانه توام میشوند تا یک نتیجه خطر واحد حاصل شود. |
| AFP سرم مادر | پروتئین پلاسمایی که در خون مادر یافت میشود و توسط کبد جنین تولید میشود؛ سطوح بالای آن با نقایص بازماندن لوله عصبی، سن جنینی بیش از حد انتظار (یعنی اشتباه در تخمین سن بارداری) یا بارداریهای چند قلو در ارتباط است؛ سطوح پایین با سندرم داون مرتبط است. |
| شفافیت پشت گردن | ضخامت مایع زیر پوست گردن جنین که با سونوگرافی اندازهگیری میشود. |
| PAPP-A | پروتئین متصل شونده به روی که مانند یک آنزیم عمل میکند؛ سطوح پایین آن با افزایش خطر سندرم داون همراه است. |
| غربالگری متوالی گام به گام | آزمون شفافیت پشت گردن و اندازهگیری PAPP-A و hCG جهت تعیین خطر مورد استفاده قرار میگیرند؛ اگر فرد در معرض خطر بالایی باشد مستقیما باید به سراغ آزمونهای تهاجمی رفت، اگر خطر زیاد نباشد محاسبه دیگری با افزودن غربالگری چهارگانه تعیین خطر دیگری را فراهم میآورد. |
| استریول غیرکونژوگه | پروتئینی که توسط جفت و کبد جنین تولید میشود؛ سطوح پایین آن با سندرم داون مرتبط است. |
| AFP= آلفافیتوپروتئین؛ hCG= گنادوتروپین کوریونی انسان؛ PAPP-A = پروتئین پلاسمایی A مرتبط با بارداری | |
در زنان زیر سن ۳۵ سال، غربالگری ترکیبی از نظر تشخیص سندرم داون معادل با غربالگری چهارگانه است. در زنان بالای سن ۳۵ سال، غربالگری تلفیقی، تقریبا۹۰ از موارد سندرم داون را شناسایی میکند ولی میزان مثبت کاذب آن به ۲۲-۱۶ افزایش مییابد. برای همه زنان میزان شناسایی تریزومی ۱۸ با غربالگری تلفیقی ۹۰ و میزان مثبت کاذب آن ۲ است. غربالگری سه ماهه نخست مزیت تشخیص زودهنگام را به همراه دارد به طوری که میتوان آزمونهای تایید کننده را بعدا انجام داد. به این ترتیب در صورتی که لازم باشد، ختم بارداری را در سن پایینتر میتوان انجام داد. این امر با خطر کمتر و خصوصیتر ماندن موضوع همراه خواهد بود. کالج مامایی و طب زنان آمریکا (ACOG) توصیه میکند که غربالگری سه ماهه اول تنها باید در صورتی برای بیماران انجام شود که آموزش مناسب سونوگرافی ، تضمین کیفیت مستمر ، مشاوره جامع کافی و آزمونهای تشخیص پیش از تولد فراهم باشند. اغلب آزمایشگاههایی که آنالیز سرم را انجام میدهند نیاز به تاییدیه و تضمین کیفیت مستمر توسط یک سونوگرافیست دارند.
غربالگری سه ماهه دوم
غربالگری سرم
آزمونهای مربوط به سرم مادر در سه ماهه دوم عبارتاند از غربالگریهای سهگانه و چهارگانه. بعد از معرفی آزمایش AFP سرم مادر در اواسط دهه ۱۹۸۰، آزمایشهای hCG و استریول غیرکونژوگه نیز به آن اضافه شدند و غربالگری سه گانه شکل گرفت. اضافه شدن آزمایش اینهیبین A به غربالگری سهگانه، غربالگری چهارگانه را پدید آورد. غربالگری سرم با استفاده از یک الگوریتم مبتنی بر سن، جنس، وزن و وضعیت دیابتی مادر انجام میشود. از همان سال ۱۹۹۶ آژانس تحقیقات و کیفیت خدمات سلامت پیشنهاد کرد در صورت موجود بودن امکان پیگیری و مشاوره کافی، همه زنان باردار تحت غربالگری سرمی از جهت سندرم داون و نقایص لوله عصبی قرار گیرند. دادههای کنونی حاکی از آن است که با احتساب یک میزان ثابت ۵ درصدی برای غربالگری مثبت، میزان کشف سندرم داون در غربالگری سهگانه ۶۹ و در غربالگری چهارگانه ۸۱ است. زنانی که صرفا سطح AFP سرمی آنها بالا است باید به دقت پیگیری شوند، چراکه در معرض خطر بیشتری از نظر پیامدهای ناخواسته بارداری قرار دارند.
سونوگرافی
سونوگرافی را نیز میتوان به تنهایی یا به عنوان مکملی برای آزمایشهای سرمی جهت غربالگری در سه ماهه دوم به کار گرفت. تصویربرداری هدفمند برای ناهنجاریهای جنینی میتواند به تعیین لزوم انجام آزمونهای تهاجمی کمک کند. شاخصهای مختلف اختلالات کروموزومی جنینی را میتوان با سونوگرافی آشکار کرد (مثلا شکاف صورت، میکروگناتی، نقایص دیواره دهلیزی ـ بطنی، روده اکوژن). تلاشهایی جهت شناسایی الگوهای مربوط به یافتههای سونوگرافی و ارتباطات آنها صورت پذیرفته است. در مطالعهای در سال ۲۰۰۵ گزارش شده است که در غیاب هر گونه شاخص سندرم داون، خطر داشتن یک جنین گرفتار،۸۰-۶۰ کاهش مییابد، زیرا ۷۵ جنینهای مبتلا به سندرم داون را میتوان با سونوگرافی شناسایی کرد.
طی یک مطالعه دیگر با اندازهگیری ضخامت چین پشت گردنی و طول استخوانهای بلند پروگزیمال، میزان حساسیت مشابهی در حد ۹/۷۹ و میزان مثبت کاذب ۷/۶ آشکار شد. افزایش ضخامت چین پشت گردنی مانند آنچه در مورد شفافیت پشت گردن ذکر شد دلالت بر میزان خطر وقوع سندرم داون ندارد. با این حال زنانی که صرفا افزایش ضخامت چین پشت گردنی دارند و سونوگرافی و کاریوتیپ جنین آنها طبیعی است باید به دقت پیگیری شوند چراکه خطر پیامدهای ناخواسته بارداری در آنها افزایش نشان میدهد. هنگامی که سونوگرافی توام با غربالگری چهارگانه انجام شود، حساسیت آن به ۹۰ و میزان مثبت کاذب آن به ۱/۳ میرسد. دیگر مطالعات میزان شناسایی با سونوگرافی را در سطح پایینتری حدود ۴۷ – ۳۵ درصد گزارش کردهاند.
در سال ۱۹۹۶ کارگروه خدمات پیشگیری ایالات متحده اعلام کرد شواهد کافی برای توصیه یا عدم توصیه به انجام سونوگرافی رایج سه ماهه دوم در بارداریهای کمخطر وجود ندارد. این کارگروه عنوان کرده است سونوگرافی در بارداری متداول شده است و روزآمد کردن توصیههای مرتبط با آن تاثیر بالقوه اندکی بر طبابت بالینی خواهد داشت.فرابررسی(متاآنالیز) ۵۶ مطالعه که ۱۹۳۰ جنین مبتلا به سندرم داون و ۱۳۰۳۶۵ جنین غیرمبتلا را مورد تحلیل قرار دادهاند، نشان میدهد استفاده از نشانگرهای سونوگرافیک به تنهایی و به عنوان مبنایی برای انجام آمنیوسنتز منجر به کاهش تشخیص قبل از زایمان سندرم داون خواهد شد.
غربالگری ترکیبی سه ماهه اول و دوم
تلاشهای بیشتر در راستای بهبود میزانهای کشف آنوپلوییدی با غربالگری قبل از تولد منجر به ترکیب آزمونهای غربالگری سه ماهه اول و دوم شده است. با استفاده از آزمون ترکیبی، میزانهای شناسایی بهبود یافته به ۹۶-۹۲ میرسد و میزان مثبت کاذب هم ۵ خواهد بود.
غربالگری منسجم(integrated)
غربالگری منسجم شامل آزمون PAPP-A و شفافیت پشت گردنی در سه ماهه اول و غربالگری چهارگانه در سه ماهه دوم است. بعد از تکمیل آزمونهای سه ماهه اول، نتایج نگه داشته میشوند تا غربالگری چهارگانه انجام شود. با استفاده از همه دادههای موجود و خطر مرتبط با سن بیمار، تعیین خطر منفرد انجام میشود. در غربالگری منسجم سرمی از غربالگری چهارگانه و PAPP-A بدون شفافیت پشت گردنی ـ در صورتی که موجود نباشد ـ استفاده میشود.
غربالگری متوالی گام به گام (stepwise sequential)
در غربالگری متوالی گام به گام، از تلفیق آزمون شفافیت پشت گردنی و PAPP-A با خطر مرتبط با سن جهت تعیین خطر در سه ماهه اول استفاده میشود. اگر بر مبنای نتایج آزمون PAPP-A و شفافیت پشت گردنی در سه ماهه اول، بیمار در معرض خطر بالایی باشد، احتمال دارد تحت آزمونهای تشخیص تهاجمی قرار گیرد یا جهت تعیین خطر تعدیل شده، منتظر انجام غربالگری سه یا چهارگانه در سه ماهه دوم شود. اگر بیمار انجام آزمایشهای سرمی در سه ماهه دوم را برگزیند، تعیین خطر با استفاده از تمام دادههای موجود صورت میپذیرد.
غربالگری مشروط (contingency)
در غربالگری مشروط نیز از آزمونهای شفافیت پشت گردنی و PAPP-A به همراه خطر مرتبط با سن استفاده میشود تا تعیین خطر در سه ماهه اول انجام پذیرد. با این حال، در آزمون مشروط، تعیین خطر، طبقهبندی میشود. اگر خطر بالاتر از یک نقطه مشخص باشد، آزمونهای تشخیص تهاجمی توصیه میشود. اگر خطر زیر یک نقطه مشخص دیگر باشد به بیمار گفته میشود هیچ آزمون دیگری لازم نیست اگر تعیین خطر بیمار بین این دو نقطه باشد، آنگاه غربالگری سرم مادر در سه ماهه دوم توصیه میشود.
توصیهها
راهکارهای جدید در پاسخ به فراهمی راهبردهای آزمایشی ارایه شدهاند. جدول ۲ خلاصهای از گزینههای آزمایشی موجود را ارایه کرده است. انجمن طب انگلستان در صورت در دسترس نبودن آزمون شفافیت پشت گردنی، آزمون منسجم یا آزمون سرمی منسجم را توصیه میکند. در مورد زنانی که در سه ماهه دوم مراجعه میکنند، غربالگری چهارگانه توصیه میشود. برای غربالگری سه ماهه اول، آزمون ترکیبی توصیه میشود. آزمون شفافیت پشت گردن یا غربالگری سهگانه به تنهایی توصیه نمیشوند. مرکز مشارکت ملی سلامت کودکان و زنان(۲) نیز توصیههای مشابهی مطرح نموده است. این مرکز تایید میکند که آزمون منسجم هزینه ـ اثربخشی قابل قبولی دارد و منجر به کاهش از دست رفتن بارداریها میشود. با این حال با توجه به مسایل مربوط به میزان عملی بودن آزمون منسجم و از آنجا که اغلب زنان آزمون یک مرحلهای را ترجیح میدهند، آزمون ترکیبی در سه ماهه اول و غربالگری سه یا چهارگانه در سه ماهه دوم توصیه شده است.
ACOG جدیدترین توصیههای خود را در ژانویه ۲۰۰۷ ارایه نموده و ذکر میکند که نتایج آزمون ترکیبی برای غربالگری، با نتایج آزمون چهارگانه قابل قیاس است. در این توصیهها همچنین عنوان شده است که آزمون شفافیت پشت گردن کمتر از آزمون ترکیبی موثر است و نیازمند آموزش، استانداردسازی و ارزیابی مستمر کیفیت دارد. زنانی که با توجه به غربالگری سه ماهه اول، پرخطر تشخیص داده میشوند، باید با آزمونهای تشخیص پیش از تولد تهاجمی و مشاوره ژنتیک بررسی شوند. زنانی که تنها آزمون ترکیبی را برمیگزینند، هنوز هم نیازمند آزمون AFP سرم مادر از نظر نقایص لوله عصبی در سه ماهه دوم هستند. توصیههای دیگر عبارتاند از ارایه آزمونهای تشخیص پیش از تولد تهاجمی و غربالگری برای همه زنان قبل از هفته ۲۰ بارداری.
مزایای غربالگری قبل از تولد عبارتاند از افزایش احتمال شناسایی یک جنین غیرطبیعی و کاهش تعداد آزمونهای تشخیص پیش از تولد تهاجمی و سقط جنینهای طبیعی در اثر این روشهای تشخیص پیش از تولد. اشکال غربالگری این است که همه جنینهای آنوپلویید با غربالگری شناسایی نمیشوند. به همین دلیل، همه بیماران میتوانند مستقیما به سراغ آزمونهای تهاجمی بروند.
| جدول۲٫ گزینههای موجود برای آزمایش قبل از تولد | |||
| آزمون | زمانبندی (هفته) | میزان کشف سندرم داون (درصد) | میزان مثبت کاذب (درصد) |
| سه ماهه اول | |||
| نمونهگیری از پرزهای کوریونی | ۱۳-۱۰ | ۹۷/۸ | ۲-۱ |
| شفافیت پشت گردن | – | ۷۱-۷۰ | ۵-۵/۳ |
| PAPP-A, hCG | ۱۲-۱۰ | ۵۸-۵۳ | ۵ |
| PAPP-A, hCG و شفافیت پشت گردن | ۱۴-۱۱ | ۸۹-۷۸/۷ | کمتر از۵-۳ |
| سه ماهه دوم | |||
| آمنیوسنتز | ۱۸-۱۶ | ۹۹/۴ | ۰/۶تا ۱/۰ |
| غربالگری سهگانه (hCG، AFP سرم مادر استریول غیرکونژوگه) | ۲۰-۱۵ | ۶۹-۶۰ | ۵ |
| غربالگری چهارگانه (hCG، اینهیبین A، AFP سرم مادر، استریول غیرکونژوگه) | ۲۰-۱۵ | ۸۱-۶۷ (تا حداکثر ۹۰ با سونوگرافی) | کمتر از ۵-۳ |
| سونوگرافی | ۲۲-۱۸ | ۷۹-۳۵ | ۶/۷ |
| سه ماهه اول و دوم | |||
| غربالگری سرمی منسجم (PAPP-A همراه با شفافیت پشت گردن) | ۱۴-۱۱ و ۲۰-۱۵ | ۹۶-۹۴ | کمتر از ۵-۳ |
| غربالگری سرمی منسجم (PAPP-A بدون شفافیت پشت گردن) | ۱۴-۱۱ و ۲۰-۱۵ | ۸۸-۸۵ | کمتر از ۵-۳ |
| غربالگری متوالی گام به گام (PAPP-A همراه با شفافیت پشت گردن) | ۱۴-۱۱ و ۲۰-۱۵ | ۹۵ | ۵ |
| غربالگری مشروط (PAPP-A همراه با شفافیت پشت گردن) | ۱۴-۱۱ و ۲۰-۱۵ | ۹۲ | ۵ |
| AFP= آلفافیتوپروتئین؛ hCG= گنادوتروپین کوریونی انسان؛ PAPP-A پروتیئن Aپلاسمایی مرتبط با بارداری | |||
ACOG یادآوری میکند که آزمون منسجم بهتر از غربالگری سه ماهه اول به تنهایی است و اگر آزمون شفافیت پشت گردن در دسترس نباشد، آزمون منسجم سرمی گزینه مفیدی خواهد بود. سونوگرافی غیرطبیعی در سه ماهه دوم، انجام مشاوره و ارایه یک روش تشخیص پیش از تولد را ایجاب میکند. اگر شفافیت پشت گردن بیشتر یا مساوی ۵/۳ میلیمتر باشد، آزمونهای تشخیص پیش از تولد تهاجمی باید انجام شوند و اگر این شاخص طبیعی باشد، سونوگرافی هدفمند، اکوکاردیوگرافی جنینی یا هر دو باید انجام شوند.
آزمونهای سه ماهه اول یا دوم را میتوان در بارداری های چندقلونیز انجام داد، ولی حساسیت آنها کمتر میشود چراکه مقادیر شاخصهای سرمی مادر میتواند بیانگر میانگینی از جنینهای طبیعی و غیرطبیعی باشد و بدین ترتیب نتایج غیرطبیعی مخفی میمانند. آزمون شفافیت پشت گردن برای بارداریهای چندقلو امکانپذیر است و در صورتی که لازم باشد و بیمار هم تمایل نشان دهد میتوان آزمونهای تشخیص پیش از تولد تهاجمی را هم متعاقب آن انجام داد. غربالگری سه ماهه اول و دوم برای سندرم داون توصیه نمیشود مگر این که به عنوان بخشی از آزمون مشروط، گام به گام یا منسجم انجام شود.
با استناد به این توصیهها، همه زنان باردار باید از نظر آنوپلوییدی غربالگری شوند. حتما باید به این مساله توجه داشت که چه آزمونهایی در یک منطقه خاص در دسترس هستند. ممکن است بیماران از تشخیص یک مشاور ژنتیک استفاده زیادی ببرند چراکه انجام مشاوره کامل ژنتیک طی یک ویزیت کوتاه در مطب دشوار خواهد بود. درک نگرش بیماران، بحث در مورد تشخیص زودهنگام و گزینههای ختم بارداری و شناخت این مساله که همه بیماران در پی غربالگری هستند، بسیار ضروری است. به حداقل رساندن خطر غربالگری و به حداکثر رساندن بیخطری نیز ضروری است. با ابداع گزینههای سه ماهه اول، لازم است بیماران دست به انتخابی زودهنگام بزنند و از این انتخاب خود احساس راحتی کنند.
زنان باردار در انجام آزمونهای تهاجمی بدون آزمونهای غربالگری قبلی، مختارند. چراکه غربالگری همیشه آنوپلوییدی را شناسایی نمیکند. (به نقل از سایت پزشکی بالینی)
مطالب مرتبط:
سندرم داون :آنچه مادران باید در مورد این بیماری و روش های تشخیصی آن بدانند
کلاس های آمادگی کنکور دکتری ژنتیک پزشکی
در پایان به افرادی که تمایل دارند از مباحثی که از ژنتیک پزشکی ایمری در کانال ژنتیک پزشکی متعلق به همین سایت تدریس می شود استفاده کنند پیشنهاد می گردد از طریق این لینک به کانال ژنتیک پزشکی بپیوندند.



